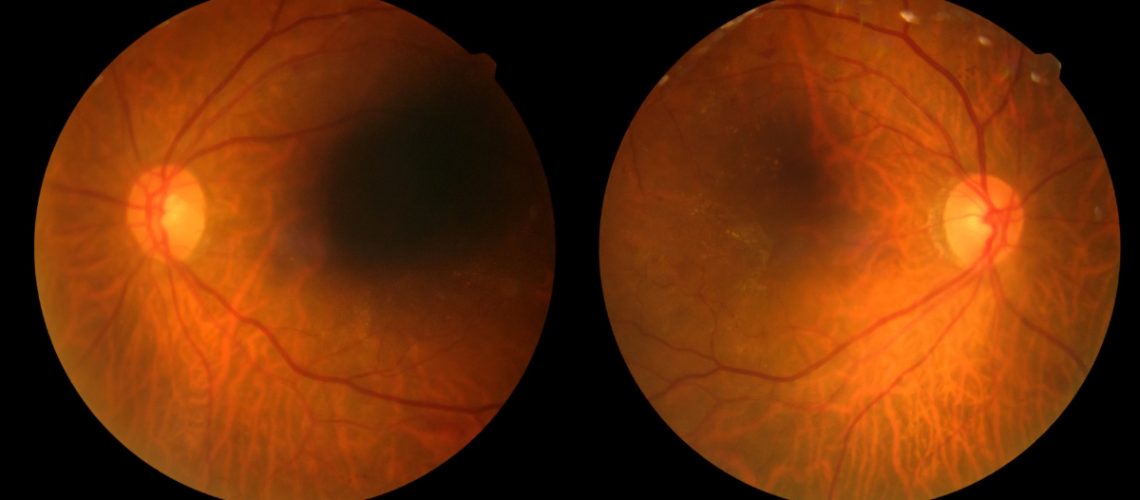
A retinopatia diabética é uma complicação ocular que afeta pessoas com diabetes. Ela ocorre devido ao aumento da permeabilidade dos vasos sanguíneos nos olhos, prejudicando a retina.
O diabetes é uma das principais causas de cegueira que pode ser evitada em todo o mundo. Aproximadamente 75% dos pacientes diabéticos com mais de 20 anos desenvolvem algum tipo de retinopatia diabética. Enquanto isso, a hipertensão afeta de 11 a 20% da população adulta com mais de 20 anos.
Tanto o diabetes quanto a hipertensão, por meio do aumento da glicemia e do descontrole da pressão arterial, respectivamente, levam a alterações nos vasos sanguíneos que, ao longo do tempo, podem comprometer o funcionamento de vários órgãos no corpo humano, inclusive os olhos.
O que pode causar a retinopatia diabética?
A retinopatia diabética é causada pela diabetes não controlada por tempo prolongado. Os altos níveis de açúcar no sangue bloqueiam os pequenos vasos sanguíneos que chegam à retina, resultando em perda de líquido ou sangramento. Para compensar, os olhos desenvolvem novos vasos sanguíneos que não funcionam corretamente.
É importante frisar que quanto maior o tempo de evolução do diabetes mellitus (DM), maior o risco de desenvolvimento de retinopatia diabética, que pode ser encontrada em mais de 90% dos pacientes com DM tipo 1 e em 60% daqueles com DM tipo 2, após 20 anos convivendo com a doença.
A extensão da retinopatia e da perda da visão está relacionada principalmente ao controle dos níveis de glicose no sangue, à pressão arterial e ao tempo de duração do diabetes. A retinopatia geralmente surge 5 anos após o diagnóstico de diabetes tipo 1, e pode estar presente no momento do diagnóstico de diabetes tipo 2, que pode não ser diagnosticado por anos.
Principais sintomas
Inicialmente, a retinopatia diabética pode ser assintomática, sendo descoberta apenas em exames de rotina. No entanto, à medida que a glicemia permanece descontrolada, podem surgir os seguintes sintomas:
- Piora gradual da visão
- Visão embaçada
- Manchas escuras na visão (conhecidas como “moscas volantes”)
- Dificuldade para enxergar objetos distantes
- Dificuldade para identificar cores diferentes
Por conta desta dificuldade em identificar sintomas, é fundamental que pessoas com diabetes mantenham seus níveis de açúcar bem controlados e realizem consultas regulares com o oftalmologista para avaliar a saúde ocular.
Tipos de retinopatia diabética
Existem dois tipos principais de retinopatia diabética: não-proliferativa e proliferativa.
Retinopatia diabética não-proliferativa
A retinopatia diabética não proliferativa ocorre primeiro e não costuma ser tão grave, mas, mesmo assim, os vasos sanguíneos da retina vazam fluido ou sangue, causando pequenas saliências e inchaço na retina. Isso pode levar a danos na visão, especialmente se o vazamento ocorrer perto da área central da retina.
O edema macular, devido ao vazamento de líquido dos vasos sanguíneos, pode resultar em perda significativa da visão.
Nessa fase inicial, o médico pode optar por apenas monitorar a evolução da condição sem tratamento específico.
Retinopatia diabética proliferativa
Na retinopatia diabética proliferativa, a lesão na retina estimula o crescimento anômalo de novos vasos sanguíneos, causando hemorragias, cicatrizes e descolamento da retina.
Isso pode levar a uma maior perda de visão, cegueira total ou quase total, glaucoma neovascular e edema macular. Os sintomas incluem visão embaçada, pontos flutuantes, flashes de luz e perda súbita e grave de visão.
Qual o tratamento para a retinopatia diabética?
O tratamento para a retinopatia diabética varia de acordo com o estágio da doença e pode envolver diferentes abordagens:
Controle rigoroso da glicemia e pressão arterial
Manter os níveis de açúcar no sangue sob controle é fundamental. Isso inclui dieta, exercícios físicos e uso adequado de medicamentos antidiabéticos.
Tratamento com laser (foto coagulação)
O laser focal é utilizado para cauterizar áreas comprometidas da retina, reduzindo o risco de sangramentos e descolamento da retina.
Injeções intraoculares
Medicamentos são aplicados diretamente no olho para diminuir o inchaço da retina, reduzir o crescimento de vasos sanguíneos anormais e melhorar a visão.
Implantes de corticoides
Em alguns casos, implantes intraoculares de corticoides podem ser recomendados para tratar o edema macular.
Vitrectomia
A vitrectomia é uma microcirurgia que remove sangramentos anormais intraoculares e faz parte do tratamento do descolamento de retina.
Acompanhamento médico
Na fase inicial da retinopatia diabética não-proliferativa, o médico pode optar por apenas monitorar a evolução da condição sem tratamento específico.
Por isso, consultas regulares com o oftalmologista são essenciais para avaliar a saúde ocular.
A principal forma de evitar que a retinopatia diabética evolua e cause mais problemas para a visão e a qualidade de vida do paciente, é controlando rigorosamente os níveis de glicose no sangue e realizando acompanhamento oftalmológico contínuo com médicos especializados em retina (retinólogos) dispondo de equipamentos de última geração.
Você encontra tudo isso no COI. Por isso, agende sua consulta e conte conosco para cuidar de sua visão.